Veel mensen krijgen vroeg of laat te maken met knieklachten. Dit kan variëren van een acute sportblessure -gemiddeld 850.000 per jaar- , tot klachten welke geleidelijk aan ontstaan zoals bijvoorbeeld artrose, ook wel slijtage genoemd.
1. Anatomie van de knie
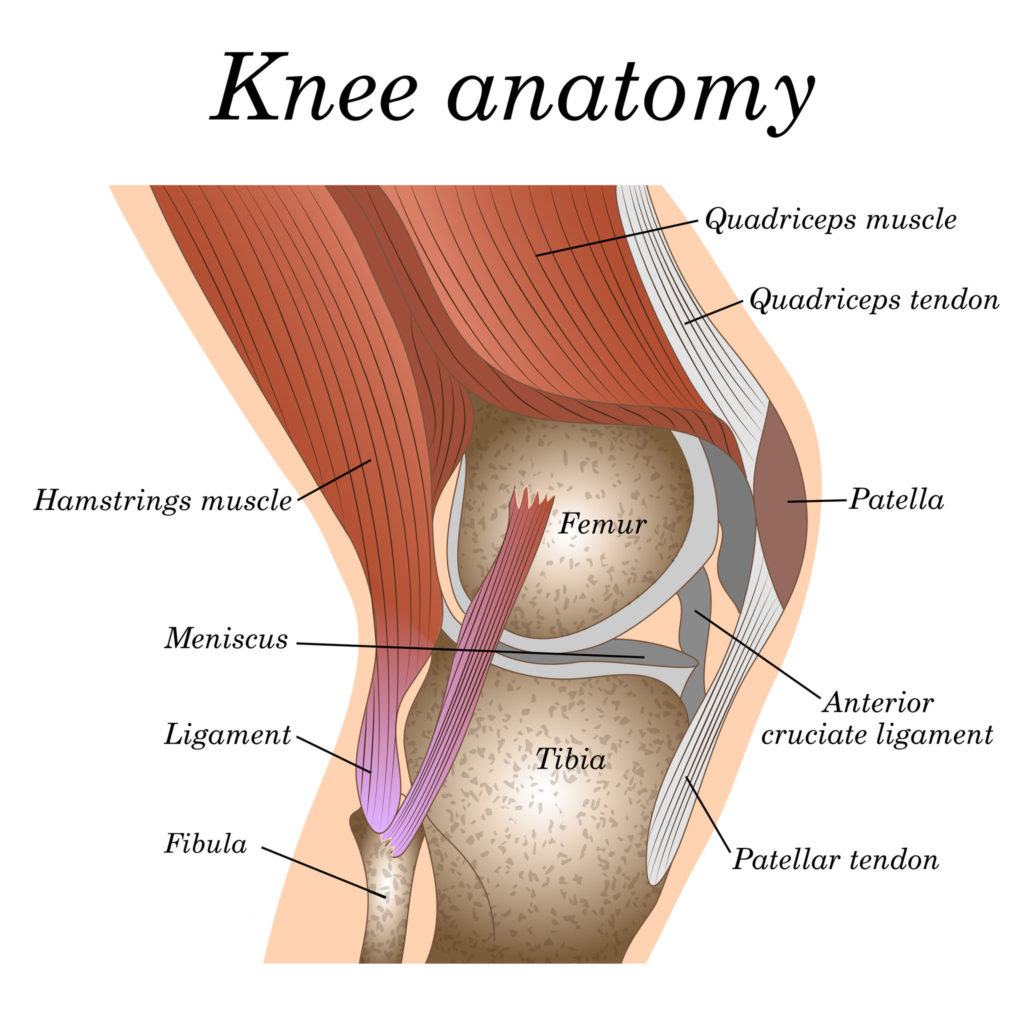
Het kniegewricht is het grootste gewricht in het lichaam. Het is een complex gewricht wat je zou kunnen vergelijken een deurscharnier. Het gewricht bestaat uit verschillende structuren, te weten:
- Botten:. Het bovenbeen(Femur), Het scheenbeen(Tibia) en knieschijf(Patella)
- Kraakbeen: De gewichtvlakken zijn bedekt met kraakbeen. Kraakbeen is erg sterk, glad, olieachtig weefsel wat erg goed verschillende drukkrachten op kan vangen. Gewrichtskraakbeen is niet doorbloed en er lopen geen zenuwen doorheen. Een mens maakt tot ongeveer zijn/haar 25ste nieuw kraakbeen aan, daarna niet meer.
- Meniscussen: Tussen het boven en onderbeen bevinden zich 2 kraakbeen ringen, beter bekend als de binnen- en buitenmeniscus. De binnenmeniscus zit vast aan het buitenkapsel van de knie, de buitenmeniscus niet.
- Ligamenten: Ligamenten zorgen ervoor dat het gewricht bij elkaar gehouden wordt. De knie bevat 4 belangrijke ligamentstucturen, 2 buitenbanden aan de binnen- en buitenzijde van de knie en 2 kruisbanden. De voorste- en achterste kruisband. Ligamenten zorgen voor passieve stabiliteit.
- Pezen & spieren: De pezen en spieren van het onder- en bovenbeen welke aanhechten rondom de knie. Spieren zorgen voor dynamische stabiliteit.
2. Veel voorkomende knieblessures
Hieronder volgt een opsomming van de meest voorkomende knieblessures en letsels waardoor knieklachten veroorzaakt kunnen worden. Meeste letsel treedt op tijdens sporten maar kan ook als gevolg zijn van een val of ongeluk.
#1. Voorste kruisband letsel
De voorste kruisband zit in het gewricht, diagonaal vanaf het dijbeen naar het scheenbeen. Deze kruisband zorgt ervoor de het onderbeen niet naar voren kan afglijden. Kruisbanden hebben een stabiliserende functie. Recent onderzoek heeft aangetoond dat deze kruisband niet knapt enkel door spanning maar dat er voorafgaand aan deze spanning een inscheuring heeft plaatsgevonden. Vervolgens draait het onderbeen tov het bovenbeen naar binnen waardoor de kruisband verder in- of afscheurt. Dit is veel voorkomende oorzaak van knieklachten.
Kruisband letsel zorgt voor pijn, vocht in de knie en een instabiel gevoel met staan en lopen. De knie kan hierdoor niet volledig belast worden. Is de kruisband volledig afgescheurd dan is de meest voor de hand liggende optie opereren. Hierbij wordt er een reconstuctie uitgevoerd waarbij gebruik gemaakt wordt van een donorpees. Vaak is dit een gedeelte van de pees van de hamstrings.
Revalidatie is een langdurig proces wat zeker bij sporters het best begeleid kan worden door de sportfysiotherapeut. Je moet hierbij denken aan een herstel periode van een jaar.
Een gedeeltelijke (of partiële) inscheuring kan opgevangen worden door het actief trainen van de beenspieren. Je moet hierbij denken aan hardlopen in combinatie met krachttraining zoals Lunge en squat oefeningen.
Tijdens uitvoer van sport of andere mate van (zwaar) belasten kan de knie ondersteund worden middels een goede sportbrace Een goede sportbrace heeft zogenaamde baleinen waardoor de knie tijdens belasting niet meer in een -voor de knie- kritieke stand terecht kan komen.
#2. Achterste kruisband letsel
De achterste kruisband loopt -zoals de naam al aangeeft- achter de voorste kruisband en zit ook vast aan het dijbeen en scheenbeen. De achterste kruisband is de sterkste band in de knie. Deze kruisband voorkomt dat de knie kan overstrekken waardoor het onderbeen naar achter schiet ten opzichte van het bovenbeen.
Letsel aan de achterste kruisband is een ernstig letsel wat vaak veroorzaakt wordt door een harde klap of druk aan de voorzijde van een gestrekte knie. Je moet hierbij denken aan een (auto of motor) ongeluk of met een contactsport(voetbal, rugby) waarbij de tegenstander de knie naar achter trapt. Letsel aan de achterste kruisband komt veel minder voor dan voorste kruisband letsel.
Kenmerkend voor een achterste kruisband ruptuur is een gevoel van instabiliteit bij een trap áflopen én/of pijn achter de knieschijf. Beide symptomen worden veroorzaakt door het naar achter afglijden van het onderbeen ten opzichte van het bovenbeen.
Oprekken van een achterste kruisband kan spontaan genezen mits goed behandeld. Belangrijk hierbij is dat binnen 2 weken ná ontstaan de knie dmv een koker gefixeerd wordt waardoor de knie 6 weken lang niet in de uiterste stand kan komen(overstekking). Daarna volgt een revalidatie periode waarbij middels balans- en spierversterkende oefeningen de functie van de knie verder geoptimaliseerd wordt.
Een volledige achterste kruisband ruptuur wordt niet zonder meer gereconstrueerd(geopereerd). Eerst wordt er middels een speciaal hiervoor ontworpen brace gecontroleerd of bij het wegnemen van instabiliteit de (pijn)klachten ook daadwerkelijk afnemen. Reconstructie van de achterste kruisband is complexer dan van een voorste kruisband en revalidatie moet bij voorkeur uitgevoerd worden door een fysiotherapeut welke gespecialiseerd en bekend is met de bijbehorende beperkingen tov revalidatie van de voorste kruisband. Informeer hier specifiek naar.
#3. Meniscus letsel
In de knie zitten 2 halve maanvormige stootkussentjes. De binnen en buiten meniscus. Belangrijke functies van de meniscus zijn:
- het absorberen van druk,
- juiste verdeling van gewichtvloeistof en
- zorgen voor een perfecte aansluiting van het rondere uitende van het dijbeen op het meer platte plateau van het scheenbeen.
De binnenmeniscus zit zoals gezegd stevig vast aan het mediale kapsel, de buitenmeniscus heeft praktisch geen verbinding met het kapsel van de knie. Hierdoor is de buitenmeniscus veel ‘mobieler’ dan de binnenmeniscus waardoor de knie -buiten buigen en strekken- ook kan draaien.
De buitenranden van de meniscus zijn relatief goed doorbloed. Mocht er een eenvoudig scheurtje ontstaan in het doorbloede deel van de meniscus dan is het lichaam goed in staat dit te herstellen. Vindt er inscheuring plaats in een slecht of niet doorbloed deel van de meniscus dan kan het lichaam de scheur niet herstellen.
Meniscusletsel ontstaat vaak bij een geforceerde draaibeweging van de knie. Bijvoorbeeld met voetbal of hockey, skiën of snowboarden. Meniscusletsel kan ook geleidelijk aan ontstaan door veel op de knieën te zitten(tegelzetters of statenmakers) of door langdurig hardlopen. Meniscusletsel is een veel voorkomende oorzaak bij knieklachten.
Meniscusklachten zorgen meestal voor een stekende pijn aan de binnen of buitenzijde van de knie. Doordat er structuren beschadigd zijn -zoals boven omschreven bij de kruisbanden- maakt de knie extra vocht aan. Hierdoor ontstaat er een dikke knie.
Soms kan de knie niet volledig gestrekt worden. Dit komt doordat de afgescheurde flap klem komt de zitten bij strekken. Vaak is meer dat 90 gr buigen ook pijnlijk. Pijn wordt veroorzaakt doordat de vervormde meniscus extra druk veroorzaakt op het geënerveerde kapsel.
Diagnose wordt vaak gesteld dmv het verhaal van de patiënt; hoe is de klacht ontstaan en wat zijn de klachten. Vaak ontstaat meniscusletsel in combinatie met ander type letsel zoals kruisbandletsel. Verder zijn er specifieke testen zoals de Mc-murray test om uit te zoeken welk gedeelte van de meniscus precies is aangedaan.
Om exact te bepalen om wat voor type scheur het gaat moet er in de knie gekeken worden middels MRI of een kijkoperatie. Röntgen is niet geschikt voor diagnostiseren van meniscusletsel.
Eigen herstel geniet de voorkeur boven opereren. Mocht echter de scheur te groot zijn en/of in het niet doorbloede deel zitten én de patiënt blijft hinder houden van de klacht dan is operatief ingrijpen de enige mogelijkheid.
Je spreekt dan van een menisectomie. Hierbij wordt het kapotte deel vd meniscus verwijderd. Belangrijk is zoveel mogelijk onaangedaan weefsel te laten zitten ivm vergrote kans op vroegtijdige slijtage van de knie.
#4. Jumpers knee
Aan de onderzijde van de knieschijf loopt de dikke pees. Dit is de Patellapees. Deze pees hecht aan op het scheenbeen en zorgt bij aanspanning van de quadriceps(spieren aan de voorzijde van het bovenbeen) voor strekking van de knie. Wanneer deze pees door overbelasting is aangedaan spreekt men van een ‘Jumpers knee’.
Vaak ontstaan de knieklachten door chronische(langdurige) overbelasting maar de ‘trigger’ is vaak een acute overbelasting door sporten zoals voetbal, hockey, volleybal en basketbal. De jumpers knee komt het meest voor bij jonge sporters.
Overbelasting betekent dat de pees meer krachten moet verwerken dan wat het weefstel eigenlijk aankan. Hierdoor ontstaan er microscheurtjes in de pees. Het lichaam probeert deze schade te herstellen middels een natuurlijke ontstekingsreactie. De pees wordt hierdoor dikker én zwakker.
Als reactie nóg sneller pijn bij onverbelasting.
- In eerste instantie pijn en stijfheid ná inspanning,
- daarna pijn tijdens inspanning en
- uiteindelijk pijn zowel bij inspanning als in rust. Pijn zit aan de onderzijde vd knieschijf en de pees is vaak dik en oogt rood.
Diagnose wordt gesteld middels onderzoek. Hierbij wordt gekeken naar:
- eventuele spierverkorting,
- eerder doorgemaakte blessures,
- kracht, rompstabiliteit en beweeglijkheid van heup en enkelgewricht.
- Als aanvullend onderzoek wordt echografie en röntgen vaak toegepast.
Behandeling Jumpers knee
Peesweefstel herstelt langzaam. Genezing kan enkele maanden in beslag nemen. Behandeling van een jumpers knee bestaat uit verschillende facetten.
- Intensieve oefentherapie dmv excentrisch trainen(dit is niet hetzelfde als overbelasting!)
- Verbetering van de romp, knie en enkel balans.
- Rekkingsoefeningen van boven- en onderbeen spieren.
- Shockwave therapie(voorwaarde hierbij is dat de patiënt is uitgegroeid ivm mogelijke beschadiging van de groeischijf).
- Ondersteuning middels een patellabandje of kniebrace. Koelen dmv een Coldpack.
Excentrisch trainen betekent trainen middels verlenging van de spier. Spierkrachttraining dmv verkorting noemt men concentrisch trainen. We gaan dus het principe van excentrisch trainen toepassen.
Belangrijk hierbij is dat de oefening technisch correct wordt uitgevoerd. Verder kan tijdens trainen pijn optreden. Excentrische belasting incl bijbehorende pijn is echter noodzakelijk voor herstel.
Excentirsch trainen zorgt voor de juiste ‘prikkel’ waardoor herstel bevorderende facetten geactiveerd worden. De pijn mag niet overheersen. Op een schaal van 0(geen pijn) en 10(meest denkbare pijn) houdt men gemiddeld 5 aan.
Voor de uitvoering van de oefening is een schuine plank nodig, hoog onder de hak, laag onder de bal vd voet. Je gaat met je aangedane been op de plank staan en zakt hierbij langzaam ongeveer 60 graden door de knie.
Vervolgens druk je jezelf weer omhoog door je andere been te gebruiken. Daarna weer alleen op je aangedane been gaan staan en langzaam door de knie zakken. Tijdens deze krachtoefening verleng je dus de bovenbeenspieren en patellapees.
#5. Slijmbeursontsteking
Een slijmbeurs kan vergeleken worden met een soort stootkussentje en zit op plaatsen in het lichaam waar veel druk of wrijving plaatsvindt. Bursa staat voor slijmbeurs, bursitis staat voor slijmbeursontsteking.
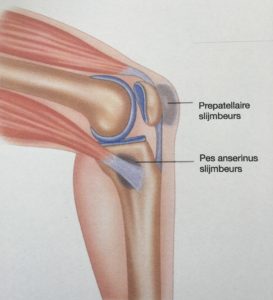
Prepatellaire bursitis
Een veel voorkomende klacht in de knie is een ontsteking van de prepatellaire bursa.
Deze bursa zit tussen de knieschijf en de huid. Mensen die veel op de knieën zitten zoals stratenmakers en tegelzetters hebben een verhoogde kans op irritatie of ontsteking van deze bursa. Irritatie of ontsteking kan ook plaatsvinden door flink stoten of een val op de knie.
Er wordt onderscheid gemaakt tussen een steriele en bacteriële ontsteking. Wanneer er vanaf de buitenkant een bacterie via de huid in de bursa terecht komt dat spreekt men van een bacteriële ontsteking.
De huid wordt dan vaak vuurrood en er ontstaat een kloppende pijn. In dit geval is het noodzaak contact op te nemen met de huisarts voor verdere analyse en onderzoek. Vaak wordt voor een acute bacteriële ontsteking antibiotica voorgeschreven.
Een steriele ontsteking ontstaat op basis van trauma of overbelasting. Er wordt meer druk uit de slijmbeurs uitgeoefend dan wat de slijmbeurs kan verwerken met als gevolg: irritatie en ontsteking.
In dit geval is het advies directe druk en chronische prikkeling te vermijden. Verder kan de pijnlijke plek gekoeld worden. Verder kan de knie ondersteund worden middels een softbrace.
Bursitis pes anserinus
Aan de binnenzijde van de knie juist ónder het kniegewricht hechten een drietal pezen aan. Dit zijn de:
- gracillis,
- sartorius
- semitendinosus.
Deze pezen hebben een gezamenlijke aanhechtingspees en hechten aan de binnenzijde op het scheenbeen.
De vorm van deze aanhechting ziet eruit als een ganzepoot.(latijn: pes anserinus). Tussen deze pezen en het scheenbeen ligt de slijmbeurs(bursa pes anserinus). Op deze plek vind -door trekkrachten op de pezen- extra trek en wrijving plaats. Functie van deze spieren/pezen is buigen en draaien van de knie. De pezen moeten tevens voorkomen dat de knie naar binnen zakt ( X benen)
Hierdoor kan er een ontsteking van de pezen óf slijmbeurs plaatsvinden. Differentiatie of het om een pees of slijmbeursontsteking gaat is moeilijk te maken. De klachten zijn hetzelfde:
- pijn aan de binnenzijde van de knie,
- ochtendstijfheid of pijn in de ochtend,
- pijn met traplopen,
- locale zwelling, locale drukpijn en gevoeligheid.
- pijn met opstaan uit een auto of stoel.
Om zeker te zijn of het om een pees- of slijmbeursontsteking gaat moet er echografisch onderzoek plaatsvinden.
Risicofactoren zijn:
- overgewicht waardoor er meer druk op de knieën ontstaat met de kans op het naar binnen zakken van de knieën.
- artrose suikerziekte en reuma.
- overbelasting tijdens (langdurig) sporten, denk hierbij aan hardlopen.
- stand van de voet, mensen met platvoeten hebben verhoogde kans op X knieën.
Ook hierbij moet overbelasting vermeden worden en kan de pijnlijke plek gekoeld worden. Verder kan ook hier de knie ondersteund worden middels een tape of softbrace.
#6. Slijtage van de knie; Gonartrose
Zoals eerder aangegeven maak je tot ongeveer je 25ste nieuw kraakbeen aan. Kraakbeen is gewrichtsbekleding en kan grote drukkrachten verwerken. Gezond volledig intact kraakbeen in de de knie is ongeveer 4 mm dik. Wanneer kraakbeen afneemt in kwaliteit ontstaat gewichtslijtage. Eerder doorgemaakt knieletsel zorgt vaak voor vervroegde slijtage.
Symptomen van Knieslijtage zijn:
- Stijfheid van de knie, mn met opstarten in de ochtend of na lang gezeten te hebben.
- Pijn bij overbelasting, mn met lopen en met traplopen.
- Een Schurend gevoel in de knie en kraken tijdens bewegen.
- Wanneer in een vergevorderd stadium ook pijn ’s nachts in bed.
Kraakbeen slijtage wordt onderverdeeld in verschillende gradaties.
- Graad 0:Volledig intact kraakbeen, geen klachten
- Graad 1:Kraakbeen wordt aan de oppervlakte zwakker, heeft nog wel het volledige volume en veroorzaakt overall geen klachten. Ook op röntgen of MRI zijn geen afwijkingen waarneembaar. Met een kijkoperatie wordt een graad 1 wel zichtbaar.
- Graad 2:Bij een graad 2 is ongeveer de helft van het kraakbeen aangetast. Nog niet aantoonbaar middels röntgen maar wel met een kijkoperatie(artroscopie). Hierbij zijn scheurtjes zichtbaar aan het oppervlak. Graad 2 kan bij flinke overbelasting pijn veroorzaken.
- Graad 3:Hierbij is het kraakbeen zo ver aangetast dat er verhoogde druk op het bot ontstaat. Scheurtjes in het kraakbeen lopen door tot het bot en aan de randen raakt er kraakbeen los. Botuiteinden worden wat hoekiger en het bot gaat bothaakjes (osteofyten) aanmaken in een poging extra stabiliteit te creëren. De gewrichtspleet wordt smaller. In deze fase ontstaat pijn bij overbelasting, zwelling, kraken, slotklachten en het gevoel door de knie te zakken.
- Graad 4:Hierbij is het kraakbeen (bijna) volledig verdwenen. Op een röntgen is er bijna geen gewrichtspleet meer te zien. Pijn bij overbelasting. Het kniegericht is dik er stijf geworden.
Artrose en pijnklachten
Zoals hierboven omschreven kan slijtage pijn veroorzaken. Met name op momenten dat er overbelasting plaatsvindt. Echter de mate waarin men pijn ervaart verschilt enorm dus hierbij wat toelichting op het fenomeen pijn.
Ik merk in de praktijk dat mensen met artrose de pijn die ze ervaren direct associëren met de bij artrose horende weefselschade. Men is er stellig van overtuigd dat deze pijn nooit meer zal overgaan, wellicht alleen nog maar verergerd en dat ze er maar mee moeten leren leven.. Beste mensen, dit is geen in beton gegoten waarheid!
Belangrijk hierin is dat je begrijpt waardoor (chronische) pijn precies veroorzaakt wordt en wat eraan gedaan kan worden om dit proces om te keren!
Ik neem als voorbeeld artrose van de knie. Artrose is -zoals je inmiddels weet- slijtage van o.a. kraakbeen structuren. Slijtage op zich is in zeer geringe mate omkeerbaar (althans volgens de huidige inzichten..) wel kan dmv juiste training vertraging of stabiliteit van de conditie van het degeneratieve weefsel optreden. Slijtage op zich is overigens een natuurlijk proces wat vaak gerelateerd is aan leeftijd.
Maar nu komt het; de pijn die je ervaart hoeft helemaal niet te passen bij de mate van slijtage! Uit vershillende onderzoeken blijkt dat er mensen zijn met relatief forse slijtage die nagenoeg geen pijn hebben en dat er mensen zijn met geringe of beginnende slijtage die barsten van de pijn!.. Hoe kan dat?…
Dit heeft de maken met de manier waarop het brein pijn regisseert. Pijn op zich is een gezond en natuurlijk fenomeen en ontstaat om het lichaam te beschermen (je hand terugtrekken uit het vuur om meer schade te voorkomen of het nemen van rust in geval van overbelasting).
Pijn (beleving) is direct gekoppeld aan je emotionele brein. Stel je komt bij de specialist en je krijgt te horen dat je maar moet leren leven met je pijn behorend bij je artrose. Deze mededeling heeft direct invloed op je emotioneel welbevinden. Er ontstaat angst, onzekerheid en twijfel. Je kunt immers wellicht in de toekomst niet meer de dingen kunt doen die je juist zo graag doet. Je raakt ervan overtuigd dat het nooit meer goed gaat komen en wat denk je wat er gebeurt? De beleving van pijn wordt hierdoor versterkt!!
Door bovengenoemde negatieve emoties (wind up) ontstaat een enorme stress respons. Het zenuwstelsel rondom het pijnlijke gebied wordt verder geactiveerd. Er ontstaat over-bescherming in het brein waardoor de beleving van pijn opnieuw versterkt wordt. Gevolg is nog meer angst en onzekerheid, bang dat er nog meer “kapot”gaat waardoor je uiteindelijk helemaal niet meer durft te bewegen..
Dit nu is een nutteloze (over) reactie van het brein, immers er wordt niet nog meer schade aangericht. Het brein wat verantwoordelijk is voor de juiste beleving van pijn werkt nu niet meer goed met als gevolg; langdurig chronische pijnklachten..
Is een verstoorde pijnbeleving omkeerbaar?
Belangrijk is dat we de angst en onzekerheid proberen weg te nemen. Bewust en op een juiste wijze (zoals sporten en krachttraining) met de klacht omgaan is erg belangrijk maar daarnaast moeten we onze benadering ten opzichte van de pijn veranderen.
Buiten het feit dat relativeren van de pijnbeleving enorm positief werkt op je kwaliteit van leven gaat het m.i. zelfs nog een stap verder; er vindt ook daadwerkelijk een fysiologische verandering plaats..
Hoe dan?
Voor de liefhebbers even een stukje fysiologie en epi genetica…
Een negatieve emotie zorgt voor negatieve gedachten. Fysiologisch gezien vindt er informatie of -beter gezegd- signaal uitwisseling plaats tussen zenuwcellen. Dit gebeurt dmv “neurotransmitters” in het brein. Deze neurotransmitters zijn van invloed op de vorming van neuropeptiden en hormonen welke via het bloed door het lichaam getransporteerd worden. Deze neuropeptiden en hormonen zijn feitelijk eiwitten welke op celniveau een bepaalde reactie kunnen veroorzaken. Hierdoor worden in de kern van bepaalde cellen nieuwe eiwitten aangemaakt (dmv specifieke genen in het DNA van de celkern) welke “overeenkomen” met de informatie welke is vrijgekomen door de negatieve emotie… Dus… volgens de epi genetica kunnen destructieve gedachten destructieve eiwitten creëren. Cellen die hieruit ontstaan zullen niet meewerken aan het herstel van het “probleem” (in bovengenoemd geval artrose). Echter het omgekeerde is ook waar; positieve gedachten zorgen uiteindelijk voor constructieve (opbouwende ) eiwitten / cellen.
Mogelijk is bovengenoemd “uitstapje” een brug te ver voor de lezer, immers de huidige tendens is dat “versleten werk” niet meer herstelt. Echter ik ben zelf van mening dat er in de nabije toekomst op dit gebied(epi genetica) nog veel vernieuwend inzicht komt.
Hoe dan ook, door negatieve emoties ontstaat een enorm negatieve stressrespons en dit moet zoals gezegd aangepakt worden zodat er her-programmatie van pijn (beleving) plaatsvindt.
Waarom een kniebrace?
Een goede kniebrace zorgt voor de juiste stabiliteit en ondersteuning bij jouw specifieke knieklacht. Hierdoor wordt het gewricht minder intensief belast waardoor de pijn door overbelasting en kans op (sport)blessures significant afneemt.
Een goede brace zorgt er namelijk voor dat de knie beperkt wordt tijdens bepaalde bewegingen. Een goede brace geeft druk of weerstand wanneer de knie in de uiterste stand komt en overbelasting dreigt plaats te vinden.
Een brace zorgt niet voor nadelige bewegingsbeperking, integendeel, je kan er – doordat je veel minder pijn en ongemak hebt- juist beter mee lopen, werken en sporten!
Wanneer is het verstandig een kniebrace te dragen?
Een kniebrace wordt gedragen wanneer je klachten ervaart of als je blessures wilt voorkomen tijdens sporten met veel contact waarbij de kans op knieblessure groter is. Dit kan zoals gezegd zijn met sporten, tijdens uitvoer professie of met klussen. Soms ook in rust. Op alle andere momenten hoeft de brace niet gedragen te worden.
Zoals gezegd is een kniebrace belangrijk voor ondersteuning van een blessure of chronische knieklachten maar waar moet je eigenlijk op letten bij het kiezen van de juiste brace?
Niveaus van bescherming
Let bij het kiezen van een kniebrace op de verschillende (3) beschermingsniveaus. Vaak wordt onderscheidt gemaakt tussen;
- niveau 1: basisbescherming
- niveau 2: geavanceerde bescherming
- niveau 3: hoogste beschermingsgraad
Een niveau 1 brace zorgt voor basisbescherming en biedt de minste ondersteuning, maar is vaak het meest flexibel. Dit type brace is het beste voor pijnverlichting en milde tot matige ondersteuning wanneer je volledig actief blijft. Een niveau 1 brace geschikt is o.a. geschikt voor:
- reuma,
- runners knee(lopers knie),
- jumpers knee,
- zwellingen en spataderen.
Een niveau 2 brace biedt meer bescherming dan niveau 1, is vaak minder flexibel, maar laat toch voldoende bewegingsvrijheid toe. Je krijgt milde tot matige ondersteuning en is o.a. geschikt voor:
- middelzware artrose,
- middelzware instabiliteit,
- overbelasting,
- verstuiking of kneuzing,
- slijmbeurs en peesontstekingen.
Een niveau 3 brace biedt de meeste ondersteuning maar beperkte beweging. Dit type brace wordt veel gebruikt om te herstellen van een operatie, waarbij de kniebeweging tijdelijk moet worden. Andere aandoeningen waarbij een niveau 3 brace gebruikt wordt zijn:
- zware artrose,
- forse instabiliteit,
- kruisband en meniscus problematiek (pre / post operatief).
Verder is het belangrijk dat een brace comfortabel aanvoelt en een niveau van ondersteuning biedt dat nodig is op basis van je individuele behoeften. Zit de brace te strak dan kan dat van invloed zijn op de doorbloeding. Te los is ook niet goed want dan zakt de brace steeds af en geeft hierdoor niet de vereiste ondersteuning. Mn een niveau 3 brace kan – doordat dit soort braces meer steun geven – stijf aanvoelen terwijl een compressie kous zorgt voor meer beweeglijkheid maar juist minder ondersteuning biedt.